SECTIUN 1: SICHTBARE TATSÄCHLECHTEN
Sichtbare Tatsachen: Die Sprache Ihrer Rechnung
| Code-Typ | Was er Ihnen verrät |
|---|---|
| CPT-Code | Die Prozedur:Erklärt, wasesfür den angebotenen Dienst (z.B. Operation, X-Strahlung, Arztbesuch) verrät. |
| ICD-10-Code | Die Diagnose:Erklärt Ihnenwarumdie Dienstleistung geleistet wurde (z.B. Hoher Blutdruck, Knochenbruch). |
| Aufwertung | Die ungesetzliche Praxis, einen Code für eine teureren Dienstleistung zu verwenden als tatsächlich durchgeführt. |
| Dekonzentrierung | Jedes Teil einer Prozedur einzeln abrechnen anstatt einen allumfassenden Code zu verwenden. |
Überprüfen Sie Ihre Rechnung: Übersetzen des „Geheimen“ Sprachcodes
Krankenhausaufstellungen sind absichtlich schwer lesbar. Durch die Verwendung von 5-stelligenCPT (Aktuelle Verfahrenslehre)kann Krankenhäuser das, was sie tatsächlich berechnen, verbergen. Wenn Sie diese Codes nicht überprüfen, könnten Sie für eine „komplexe“ Behandlung bezahlen, während Sie lediglich eine „grundlegende“ Beratung erhalten haben. Die Überprüfung dieser Codes ist Ihr geltendes Recht als Patient und die direkteste Methode, um medizinische Überpreisungen zu stoppen.
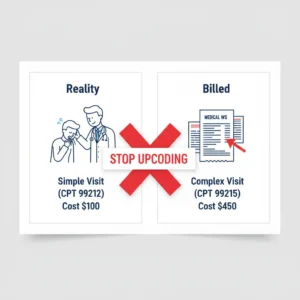
Der „Niveau 5“-Falle: Ein häufiger Fall von Upcoding
die häufigste Form von Upcoding ereignet sich in der Notaufnahme oder während der Besuche mitEvaluierung und Management (E/M) Codes.
Klinisches Szenario:Ein Patient geht in die Notaufnahme wegen eines kleinen Schnittes, der eine einfache Verbandung erfordert. Die Besuchszeit beträgt 15 Minuten. Keine diagnostischen Tests werden angeordnet.
Die Rechnung:Der Krankenhaus sendetCPT 99285(ER-Aufenthalt – Hohe Schweregrad/Komplexe Entscheidungsfindung).
Die Realität:Ein kurzer Besuch von 15 Minuten sollteCPT 99282. Die Preisunterschiede zwischen diesen beiden Codes können über 1.500 USD betragen. Dies istÜbercoding.
Wie man Übercoding und Fehler identifiziert
Folgen Sie diesem 3-Schritt-Audit-Protokoll, um Ihre medizinischen Kosten zu überprüfen:
1. Vergleichen Sie die Diagnose (ICD-10) mit der Prozedur (CPT)
Betrachten Sie IhreErklärung der Vorteile (EOB). (Siehe auch:Wie man eine EOB liest). Begründet die ICD-10-Diagnose den CPT-Eingriff? Zum Beispiel, wenn Ihre Diagnose ein einfaches Kopfschmerz (R51.9) ist, aber Sie für einen komplexen neurologischen Eingriffskodex berechnet werden, haben Sie einen großen Fehler entdeckt.
2. Suchen Sie nach „Unbundelten“ Gebühren
In der medizinischen Rechnungsstellung existieren für häufige Eingriffe „Bundles“. Wenn Sie einen Eingriff hatten, enthält der CPT-Kodex für den Eingriff normalerweise die Incision, den Eingriff und das Schließen. Wenn das Krankenhaus Sie separat für „Suturen“ oder „Anästhesie-Präparation“ (Unbundelnd) berechnet, berechnen sie Sie zweimal.
3. Verwenden Sie ein Online-CPT-Suchtool
Sobald Sie Ihrenaufgezogene Rechnung, geben Sie die CPT-Kodex in einen Suchmaschinen- oder verwenden Sie das CPT-Suchtool der AMA ein. Vergleichen Sie die offizielle Beschreibung des Codes mit der tatsächlichen Versorgung, die Sie erhalten haben. Wenn der Code besagt „60 Minuten face-to-face Zeit“ und der Arzt nur 5 Minuten mit Ihnen verbrachte, haben Sie einen Handlungsgrund für Verhandlungen.
Was tun, wenn Sie einen Fehler finden.
Rufen Sie nicht die „Rechnungsabteilung“ an und sagen Sie einfach, dass die Rechnung hoch ist. Nutzen Sie die technischen Begriffe, die Sie gelernt haben. Erzählen Sie ihnen:
- „Ich glaube, es gibt einenE/M-Codierungsfehlerauf meiner Rechnung.”
- „Ich wurde für CPT 99285 berechnet, aber aufgrund der klinischen Notizen erfüllt diese Besuch nur die Kriterien für 99282.”
- „Ich fordere eine formelle Codierungsprüfung dieser Kontoauszug an.”
Wenn die Versicherung Ihre Forderung wegen einer Codierungsunvereinbarkeit abgelehnt hat, können Sie unsereAI-Appellbrief-Generatornutzen, um eine technische Widerlegung zu verfassen.
häufig gestellte Fragen
Ist Upcoding illegal?
Ja.Upcoding wird als Form von Gesundheitsversicherungsbetrug betrachtet. Obwohl viele Krankenhäuser behaupten, es sei ein „clerical Fehler“, kann konsistenter Upcoding zu massiven Bundesstrafen für die Einrichtung führen. Patienten sollten niemals bedroht gefühlt werden, dies in Frage zu stellen.
Wie kann ich beweisen, dass der Arzt nicht so viel Zeit wie der Code sagt?
Fordern Sie IhreArztaktenfür diese Besuch an. Die „Klinischen Notizen“ oder „Fortschrittsnotizen“ werden normalerweise einen Zeitstempel oder eine Zusammenfassung der Komplexität des Besuchs haben. Wenn die Notizen keinen Hochlevel-Code unterstützen, muss die Rechnung angepasst werden.